抜歯難易度の考え方
親知らず抜歯の難易度は、パノラマX線画像、CT画像、患者背景、現病歴、年齢などさまざまな要素を考慮して判断します。
この判断が甘いと処置に取りかかってから想定外の時間がかかったり想定外の偶発症が起こって結果として患者さんを苦しめることになってしまいます。
自院での抜歯が可能なのか口腔外科に紹介した方がいいのか、治療計画の時点で偶発症が起こる可能性、術者の技量や設備等も考慮して難易度を見極める必要があります。
今回は、レントゲン画像を用いた親知らず抜歯の難易度の見方について紹介して行きます。
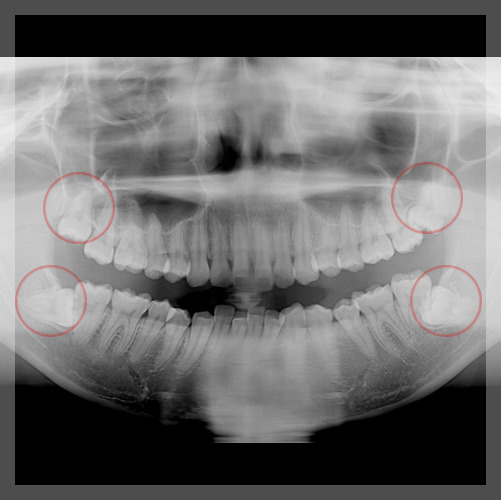
親知らず抜歯の際のレントゲン画像にはオルソパントモという2次元でみるレントゲンと3次元でみるCTを用います。
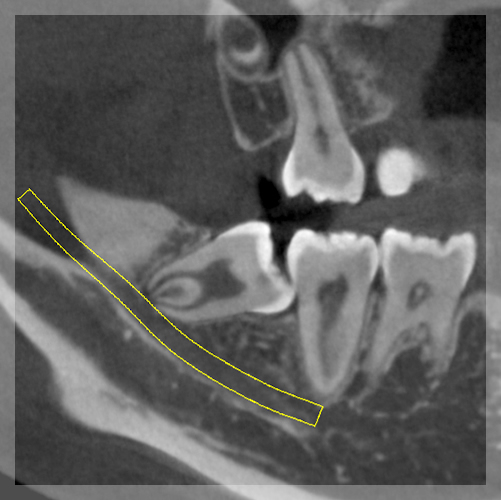
CTは症例に応じて、例えばオルソパントモで親知らずと神経が近いとか親知らずが上顎洞に突き抜けているとかの場合に3次元的な位置関係を確認するために撮影します。
CTを撮影すれば必ずしも安全な抜歯ができるということではありませんが、3次元的な位置関係を把握することでどのように親知らず抜歯をして行くかの正確なシミュレーションがしやすくなります。
親知らず抜歯の際にどの血管に注意した方がいいか、歯の分割はどの位置でどの方向にするのが効率よく抜歯できるか、神経が親知らずの舌側を走行しているのか頬側を走行しているのか、歯根の形態はどうか、上顎洞にどの程度突き出しているのかなどCTを用いて3次元的な理解をすることで治療前のシミュレーションの精度が上がります。
ここでは親知らず抜歯の際にはじめに撮影することが多いオルソパントモを用いた難易度の判定をご紹介して行きます。
オルソパントモを用いた親知らず抜歯難易度判定のための7項目
①親知らずの傾斜(Winter分類)
この分類は第二大臼歯の長軸に対する下顎埋伏智歯(埋まった親知らず)の傾斜による分類です。
傾斜には近心傾斜、遠心傾斜、水平、垂直、頬側傾斜、舌側傾斜、舌側水平、逆性埋伏とありそれぞれ抜歯の方法が異なります。
②親知らずの根の形態
⑴単根と複根
単根でアイスクリームコーンのような円錐型の根が抜歯しやすく、根の本数が増えたり、平行でない根ほど抜歯しにくくなってきます。複根でなかなか抜けてこない場合には根の分割が必要になってきます。
⑵根の湾曲
根が湾曲している場合は湾曲に合わせた方向に抜歯しないとうまく抜けなかったり根が折れてしまうことがあります。レントゲンで根の湾曲を観察しそれに合わせた方向に抜歯をしていく必要があります。
⑶根の肥大
根が肥大していると脱臼しづらく抜歯に難渋することが多いです。その場合には親知らずの周りの骨を削ったり、親知らずを削ったり、歯根を分割したりします。骨を削ると出血しやすかったり骨へダメージを与えてしまうのでなるべく親知らずの方を削ります。
⑷根未完成
根未完成歯の場合は脱臼は容易ですが、深めの位置にあるのが多いのと歯根がないと丸くころころと骨の中で回ってしまうので取り出すのに難渋することがあります。
③垂直的な深さ(Pell and Gregory分類)
親知らずの歯冠と咬合平面、第二大臼歯歯頚部の高さに基づいたPosition分類。深いほど器具が届きづらく、骨削除も多くなり難しい抜歯になります。
④前後的な深さ(Pell and Gregory分類)
第二大臼歯遠心面から下顎枝前縁までの距離に基づいたClass分類。垂直的な深さ同様、深いほど器具が届きづらく、骨削除も多くなります。
⑤下顎管との位置関係
親知らずが下顎管と近いほど、もしくは接している方が下歯槽神経損傷のリスクが高いと言われています。
親知らずが下顎管と近いだけでなく根の先なのか親知らずの頭の部分が下顎管に近いのか、どの部分が近いかによってもリスクは異なると考えています。
経験上の話にはなってしまいますが、親知らずの根尖付近で下顎管と近い分にはそれほどリスクは高くなく、歯冠分割や骨削除をする部位が下顎管に近い場合にリスクが高くなってくると考えます。
水平埋伏智歯で下顎管が親知らずの歯冠から歯根にかけて接している場合には分割の際の神経損傷のリスクだけでなく脱臼操作の際の神経損傷や下歯槽動静脈も一緒に走行しているため出血のリスクも想定しておく必要があります。
⑥親知らずの手前の歯の傾斜
親知らずの手前の歯が手前に傾斜しているか奥に傾斜しているかで親知らずの歯冠分割をした際の歯冠の抜去のしやすさと視野の確保のしやすさが異なってきます。
⑦歯根の鮮明さ
親知らずの歯根と周囲骨との境界が不鮮明な場合には歯根と骨が癒着している場合があり、癒着していると脱臼が困難になり抜歯のために骨の削除や歯根の削除が必要になってきます。
そうすると歯根の抜去が困難なだけでなく出血のリスクも高くなり抜歯が困難になります。





 お電話は
お電話は カンタン
カンタン 抜歯同意書の
抜歯同意書の
